La biotecnología roja es la rama de la biotecnología centrada en la medicina y la salud humana. Incluye el uso de sistemas vivos, células y biomoléculas para prevenir, diagnosticar y tratar enfermedades mediante estrategias terapéuticas cada vez más precisas y avanzadas.
Es una de las ramas más visibles de la biotecnología porque influye directamente en vacunas, fármacos biológicos, diagnóstico molecular, medicina regenerativa y terapias avanzadas como la terapia génica y la terapia celular. En términos prácticos, es donde la biotecnología se convierte de forma más clara en atención sanitaria.
La biotecnología roja utiliza la biología para mejorar la medicina, haciendo que la prevención, el diagnóstico y el tratamiento sean más dirigidos y más eficaces.
¿Qué es la biotecnología roja?
La biotecnología roja es el área de la biotecnología aplicada a la medicina y a la atención sanitaria. Se centra en desarrollar productos y técnicas que utilizan sistemas biológicos para mejorar la salud humana, incluyendo vacunas, terapias, diagnóstico molecular y enfoques regenerativos.
Su nombre está vinculado a la sangre y a la vida humana, reflejando su relación directa con la prevención, el diagnóstico y el tratamiento de enfermedades. Siempre que la biotecnología se utiliza para mejorar resultados médicos, generalmente se enmarca dentro de la biotecnología roja.
La biotecnología roja es la cara médica de la biotecnología, donde las herramientas biológicas se convierten en soluciones sanitarias.
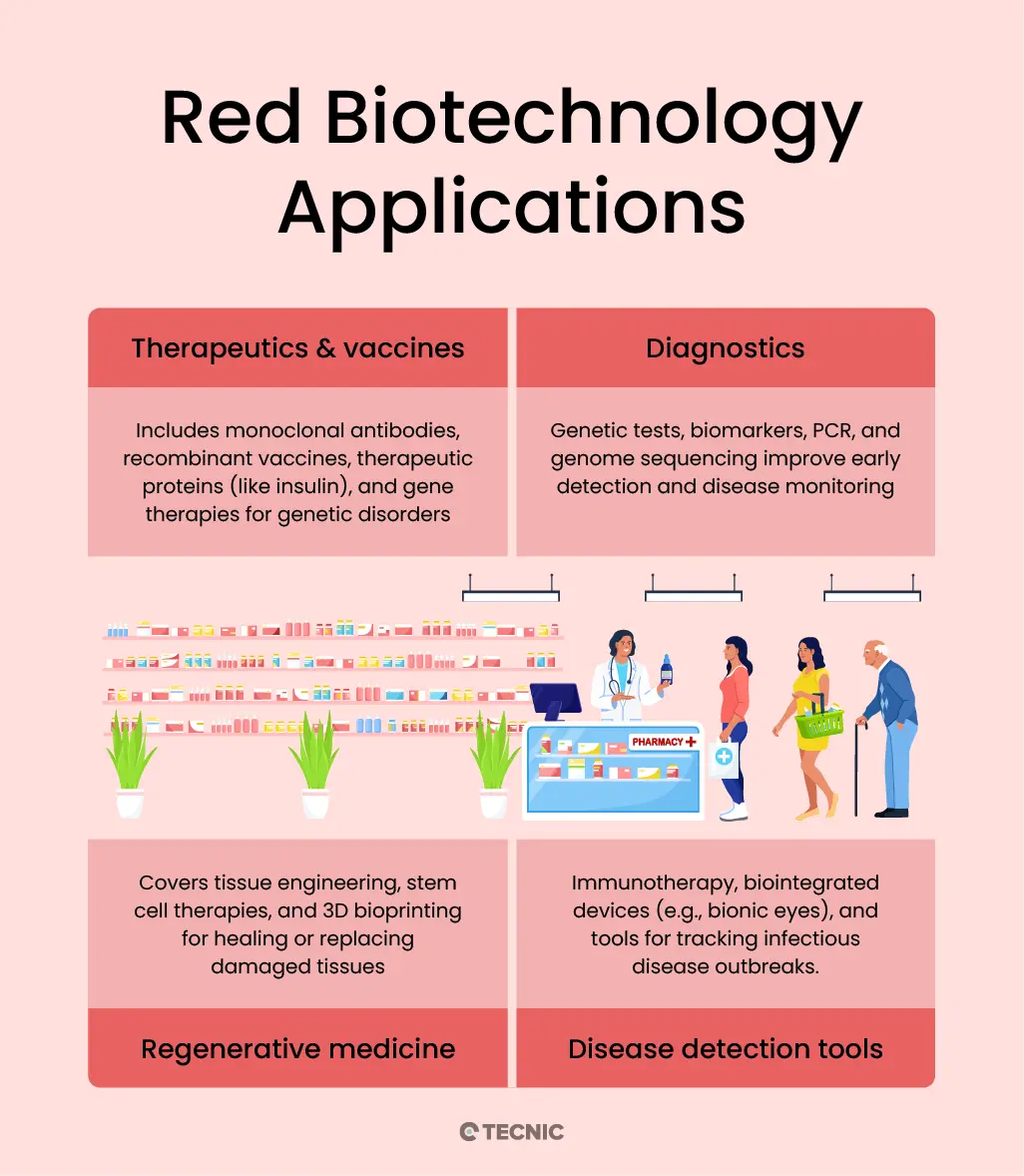
Aplicaciones principales de la biotecnología roja
La biotecnología roja abarca una amplia variedad de aplicaciones clínicas y biomédicas, desde la prevención y el diagnóstico hasta el tratamiento y la regeneración de tejidos.
Incluye fármacos biológicos, proteínas recombinantes, anticuerpos monoclonales y plataformas modernas de vacunas.
Incluye PCR, detección de biomarcadores, secuenciación genómica y otras herramientas para una identificación temprana y precisa de enfermedades.
Incluye enfoques con células madre, ingeniería de tejidos y estrategias de biofabricación orientadas a reparar tejidos dañados.
Incluye terapias avanzadas diseñadas para corregir, sustituir o mejorar funciones biológicas a nivel celular o genético.
Principales herramientas y tecnologías en biotecnología roja
Este campo está impulsado por un conjunto de tecnologías que han transformado la medicina moderna al hacer que las intervenciones biológicas sean más precisas y potentes.
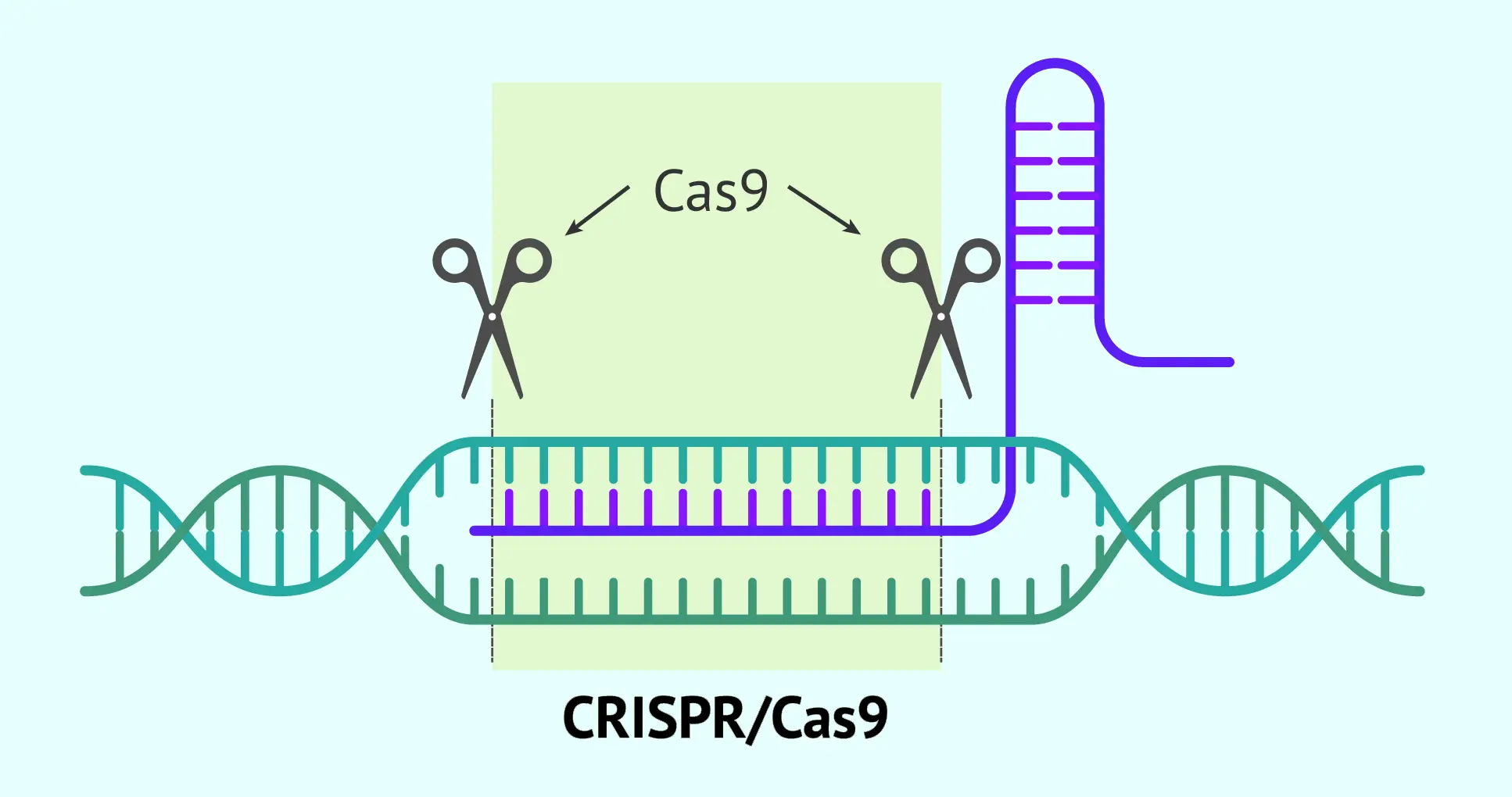
Ingeniería genética y biología molecular
Incluye tecnología de ADN recombinante, herramientas de edición genética como CRISPR y enfoques de ingeniería celular utilizados para crear productos terapéuticos.
Diagnóstico y bioinformática
Incluye PCR, secuenciación, biomarcadores moleculares y análisis basados en datos que mejoran la detección, la estratificación de pacientes y la toma de decisiones terapéuticas.
La biotecnología roja avanza cuando biología, ingeniería y toma de decisiones clínicas progresan juntas.
Beneficios principales de la biotecnología roja para la salud
La biotecnología roja importa porque mejora no solo lo que la medicina puede tratar, sino también cómo se puede detectar antes una enfermedad y cómo se puede administrar una terapia con mayor precisión.
El futuro de la biotecnología roja
El futuro de la biotecnología roja apunta hacia formas de medicina más curativas, más personalizadas y más regenerativas. Las terapias génicas, las terapias celulares, los diagnósticos apoyados por IA y los avances en ingeniería de tejidos probablemente seguirán ampliando lo que la atención sanitaria puede hacer.
Al mismo tiempo, el campo seguirá enfrentándose a cuestiones importantes relacionadas con coste, acceso, ética, seguridad a largo plazo y armonización regulatoria. Su futuro es prometedor, pero también depende de cómo se escalen y se ofrezcan estas tecnologías de manera responsable.
La biotecnología roja es uno de los motores más potentes de la medicina del futuro, pero su impacto depende de que las terapias avanzadas sean tanto eficaces como accesibles.
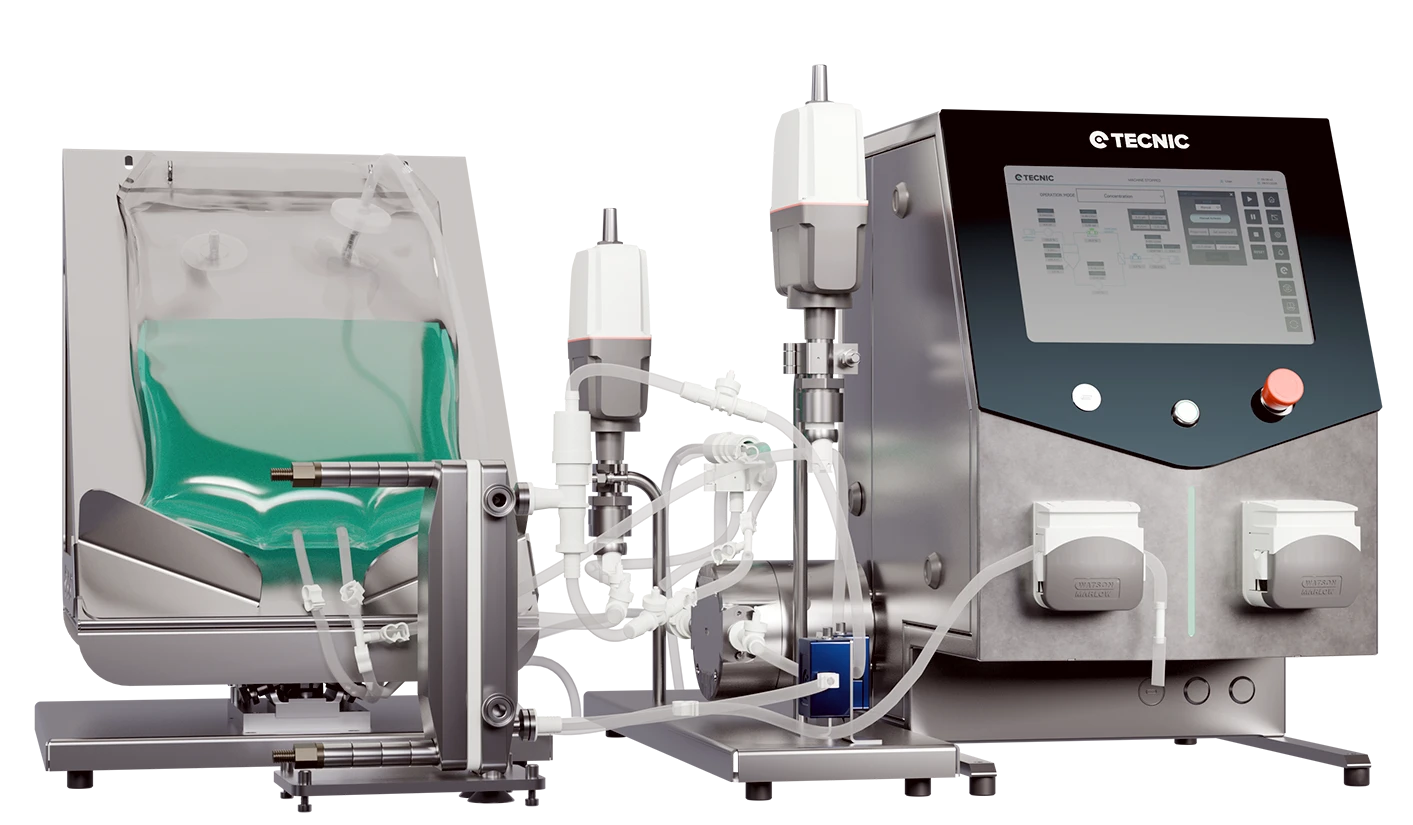
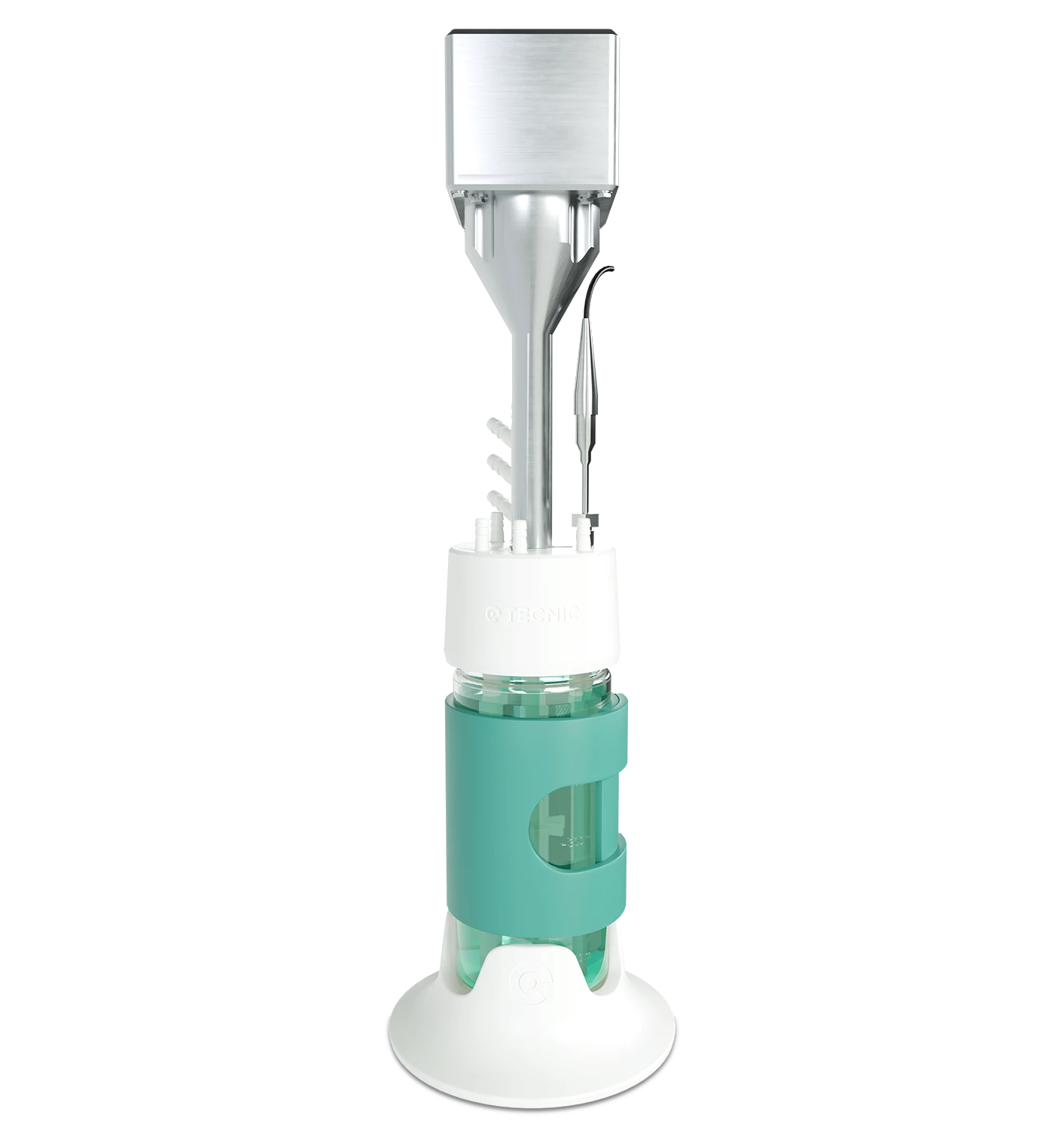
Cómo encaja TECNIC en este flujo de trabajo
TECNIC encaja directamente en este tema porque la biotecnología roja depende de bioprocesos controlados, desde la expansión celular y la producción de biológicos hasta la concentración downstream y los flujos de trabajo preparados para GMP. La innovación médica solo se convierte en atención sanitaria real cuando puede fabricarse de manera reproducible.
Biorreactores
Relevantes para el desarrollo upstream controlado en biológicos, vacunas y fabricación de terapias avanzadas.
Sistemas TFF
Relevantes para la concentración downstream, la diafiltración y el soporte de purificación en flujos de trabajo de biotecnología roja.
Contexto de terapia celular y génica
La biotecnología roja conecta de forma natural con el ámbito más amplio de las terapias avanzadas ya reflejado en el contenido de TECNIC.
Contactar con TECNIC
Cuando los proyectos de biotecnología sanitaria necesitan un mayor control del proceso y una lógica de escalado más sólida, una conversación técnica directa resulta más útil que la teoría por sí sola.
Este artículo funciona mejor cuando la biotecnología roja se plantea como la rama sanitaria que conecta el descubrimiento científico con la fabricación terapéutica real.
Preguntas frecuentes
¿Qué es la biotecnología roja?
Es la rama de la biotecnología aplicada a la medicina y a la salud humana.
¿Para qué se utiliza la biotecnología roja?
Se utiliza en vacunas, fármacos biológicos, diagnóstico, medicina regenerativa y terapias celulares y génicas avanzadas.
¿Por qué es importante la biotecnología roja?
Porque mejora el diagnóstico, permite tratamientos más dirigidos y amplía las posibilidades de la medicina moderna.
¿La biotecnología roja es lo mismo que la biotecnología médica?
En la práctica, sí. La biotecnología roja suele referirse a la biotecnología centrada en la medicina y la atención sanitaria.
¿Cuál es el futuro de la biotecnología roja?
Su futuro incluye terapias génicas y celulares más avanzadas, mejores diagnósticos, medicina regenerativa y estrategias terapéuticas más personalizadas.
¿Explorando cómo la biotecnología sanitaria se conecta con bioprocesos escalables y terapias avanzadas?
Explora las soluciones de bioproceso de TECNIC o habla con nuestro equipo para revisar la configuración adecuada para flujos de trabajo controlados de biotecnología roja.